بیماریهای التهابی روده (IBD): پاتوفیزیولوژی، شیوع، درمان، مکملها، مراقبتها، اصلاح سبک زندگی و سوالات رایج
بیماریهای التهابی روده (Inflammatory Bowel Disease – IBD)
گروهی از اختلالات مزمن و عودکننده دستگاه گوارش هستند که با التهاب پایدار روده شناخته میشوند.
دو نوع اصلی IBD شامل کولیت اولسراتیو و بیماری کرون است.
این بیماریها معمولاً دورههایی از عود و فروکش دارند و میتوانند کیفیت زندگی را تحت تأثیر قرار دهند.
توجه: این محتوا آموزشی است و جایگزین تشخیص و درمان پزشک نیست.
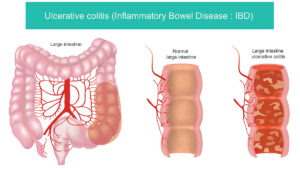
IBD چیست؟ (کولیت اولسراتیو و کرون)
IBD یک عنوان کلی برای بیماریهایی است که در آنها سیستم ایمنی بدن بهطور غیرطبیعی فعال میشود و باعث
التهاب مزمن در دیواره روده میگردد.
کولیت اولسراتیو عمدتاً روده بزرگ را درگیر میکند، در حالی که کرون میتواند از دهان تا مقعد
هر بخش از دستگاه گوارش را درگیر کند و التهاب در آن معمولاً عمقیتر است.
پاتوفیزیولوژی IBD
پاتوفیزیولوژی IBD چندعاملی است و حاصل تعامل ژنتیک، سیستم ایمنی، میکروبیوتای روده و عوامل محیطی است.
نتیجه این تعامل، التهاب پایدار و آسیب به سد مخاطی روده است.
۱) اختلال در پاسخ ایمنی
در IBD، پاسخ ایمنی نسبت به فلور طبیعی روده بیشازحد فعال میشود. این واکنش باعث ترشح
سایتوکاینهای التهابی (مانند TNF-α) و تداوم التهاب میگردد.
۲) نقش ژنتیک
داشتن سابقه خانوادگی، خطر ابتلا را افزایش میدهد. ژنهای مرتبط با تنظیم ایمنی، التهاب و سد مخاطی در این فرآیند نقش دارند،
اما ژنتیک بهتنهایی عامل کافی برای ایجاد بیماری نیست.
۳) اختلال در سد مخاطی روده
آسیب به لایه مخاطی و افزایش نفوذپذیری روده میتواند ورود عوامل میکروبی/التهابی به دیواره روده را تسهیل کند
و به چرخه التهاب دامن بزند.
۴) عدم تعادل میکروبیوتای روده (Dysbiosis)
تغییر در ترکیب باکتریهای مفید و افزایش گونههای التهابزا یکی از مکانیسمهای مهم تداوم علائم و التهاب در IBD است.
شیوع و اپیدمیولوژی
- شیوع IBD در جهان رو به افزایش است.
- بیشترین بروز در سنین ۱۵ تا ۳۵ سال گزارش میشود.
- در کشورهای صنعتی شایعتر بوده، اما در کشورهای در حال توسعه نیز روند افزایشی مشاهده میشود.
- در مجموع، شیوع در زنان و مردان نزدیک به هم است (با تفاوتهای جزئی بسته به نوع بیماری).
علائم شایع IBD
- اسهال مزمن (گاهی همراه با خون یا مخاط)
- درد و کرامپ شکمی
- کاهش وزن و کاهش اشتها
- خستگی مزمن
- کمخونی
علائم خارجرودهای (در برخی بیماران)
- درد و التهاب مفاصل
- مشکلات پوستی
- مشکلات چشمی (قرمزی/درد/تاری دید)
درمان IBD
درمان IBD معمولاً کنترلکننده است نه قطعی. اهداف درمان شامل:
کاهش التهاب، کنترل علائم، حفظ فروکش، پیشگیری از عوارض و بهبود کیفیت زندگی میباشد.
۱) درمان دارویی
- آمینوسالیسیلاتها (5-ASA): در موارد خفیف تا متوسط، بهخصوص در کولیت اولسراتیو کاربرد دارند.
- کورتیکواستروئیدها: برای کنترل عودهای حاد (معمولاً کوتاهمدت بهدلیل عوارض).
- تعدیلکنندههای ایمنی: مانند آزاتیوپرین (در برخی بیماران برای کاهش عود یا کاهش نیاز به استروئید).
- داروهای بیولوژیک: برای موارد متوسط تا شدید یا مقاوم به درمانهای اولیه (مانند داروهای مهار مسیرهای التهابی).
۲) درمان جراحی
در برخی بیماران، بهویژه هنگام بروز عوارض یا عدم پاسخ مناسب به درمان دارویی،
جراحی ممکن است ضروری باشد. نوع و ضرورت جراحی به بیماری (کرون یا کولیت) و شرایط بالینی بستگی دارد.
نکته مهم درباره خوددرمانی
در IBD، تغییر خودسرانه یا قطع دارو میتواند باعث عود شدید شود. تنظیم درمان باید تحت نظر پزشک انجام شود.
مکملهای مؤثر در بیماران IBD (حمایتی)
مکملها جایگزین درمان اصلی نیستند، اما میتوانند در اصلاح کمبودها و حمایت از بدن مفید باشند.
انتخاب مکمل باید بر اساس آزمایشها، شدت بیماری و نظر پزشک انجام شود.
۱) ویتامینها و مواد معدنی رایج
- ویتامین D: کمبود آن در IBD شایع است و میتواند با فعالیت التهابی مرتبط باشد.
- آهن: در کمخونی فقر آهن (بهویژه در خونریزیهای گوارشی) با نظر پزشک.
- ویتامین B12: بهخصوص در درگیری ایلئوم یا پس از جراحیهای مرتبط با روده باریک.
- اسید فولیک: در برخی بیماران، بهویژه هنگام مصرف برخی داروها یا کمبود تغذیهای.
- روی (Zinc): در برخی بیماران با اسهال مزمن یا سوءجذب ممکن است کاهش یابد.
۲) پروبیوتیکها
پروبیوتیکها میتوانند به تعادل میکروبیوتا کمک کنند. اثر آنها در همه بیماران یکسان نیست و معمولاً
در برخی شرایط (بسته به نوع IBD) بهعنوان درمان کمکی مطرح میشوند.
۳) امگا-۳
امگا-۳ ممکن است اثرات ضدالتهابی ملایم داشته باشد، اما باید بهعنوان مکمل حمایتی و نه درمان اصلی دیده شود.
هشدار مهم
در دوره عود شدید، هر مکملی که باعث تحریک روده یا تشدید اسهال شود باید با احتیاط مصرف گردد.
نکات مراقبتی مهم
- پایبندی منظم به درمان حتی در دورههای بیعلامتی (برای حفظ فروکش).
- پرهیز از مصرف خودسرانه NSAIDs (مثل ایبوپروفن و دیکلوفناک) چون در برخی بیماران میتواند علائم را بدتر کند.
- پایش منظم وضعیت تغذیهای و آزمایشها (کمخونی، ویتامینها، شاخصهای التهابی) طبق نظر پزشک.
- توجه به سلامت روان، چون استرس میتواند علائم را تشدید کند.
- برنامهریزی برای واکسیناسیون و مراقبتهای پیشگیرانه بر اساس درمانهای دریافتی (بهویژه در درمانهای تضعیفکننده ایمنی).
اصلاح سبک زندگی در IBD
۱) تغذیه (فردمحور)
هیچ رژیم واحدی برای همه بیماران IBD وجود ندارد. بهترین رویکرد، شناسایی غذاهای محرک و تنظیم رژیم بر اساس
مرحله بیماری (عود یا فروکش) است.
- در دوره عود: معمولاً غذاهای سادهتر، کمچربتر و با فیبر نامحلول کمتر بهتر تحمل میشوند.
- در دوره فروکش: رژیم متعادل با پروتئین کافی، چربیهای سالم و منابع فیبر قابل تحمل توصیه میشود.
- در صورت عدم تحمل، مصرف لبنیات یا غذاهای بسیار تند/چرب/فراوریشده میتواند علائم را تشدید کند.
- ثبت «دفترچه غذایی» برای شناسایی محرکها در بسیاری از بیماران مفید است.
۲) فعالیت بدنی
- فعالیت ملایم و منظم (پیادهروی، حرکات کششی، یوگا) میتواند به کاهش استرس و بهبود انرژی کمک کند.
- در دوره عود شدید، فعالیت باید مطابق توان بیمار و با احتیاط انجام شود.
۳) مدیریت استرس و خواب
- استرس علت مستقیم IBD نیست، اما میتواند باعث تشدید علائم و عود شود.
- خواب کافی، تکنیکهای آرامسازی و در صورت نیاز حمایت روانشناختی کمککننده است.
۴) ترک سیگار (بهویژه در کرون)
سیگار میتواند روند بیماری را در بسیاری از مبتلایان به کرون بدتر کند و ترک آن یک اقدام کلیدی در کنترل بیماری است.
سؤالات رایج درباره IBD
- ۱) آیا IBD درمان قطعی دارد؟
- IBD معمولاً مزمن است و درمانها برای کنترل التهاب و پیشگیری از عود به کار میروند. بسیاری از بیماران با درمان مناسب دورههای فروکش طولانی دارند.
- ۲) تفاوت IBD با IBS چیست؟
- IBD یک بیماری التهابی با آسیب بافتی قابل مشاهده است، اما IBS یک اختلال عملکردی است و معمولاً التهاب و آسیب ساختاری ندارد.
- ۳) آیا استرس باعث ایجاد IBD میشود؟
- استرس بهتنهایی علت ایجاد IBD نیست، اما میتواند علائم را تشدید کرده یا در برخی افراد با عود همراه باشد.
- ۴) آیا رژیم غذایی میتواند بیماری را درمان کند؟
- رژیم غذایی بهتنهایی معمولاً درمانکننده نیست، اما نقش مهمی در کنترل علائم، پیشگیری از کمبودهای تغذیهای و بهبود کیفیت زندگی دارد.
- ۵) آیا مکملها ضروری هستند؟
- اگر کمبودهایی مثل ویتامین D، آهن یا B12 وجود داشته باشد، مکمل میتواند ضروری شود. مصرف مکمل بهتر است بر اساس آزمایش و نظر پزشک انجام شود.
- ۶) چه زمانی باید فوراً به پزشک مراجعه کرد؟
- در صورت اسهال خونی شدید، تب، درد شدید شکم، کاهش وزن قابل توجه،
علائم کمآبی شدید یا شک به انسداد روده، باید سریعاً به پزشک مراجعه شود. - ۷) آیا IBD مسری است؟
- خیر. IBD یک بیماری ایمنی–التهابی است و مسری نیست.
- ۸) آیا میتوان با IBD زندگی طبیعی داشت؟
- بله. با درمان مناسب، پیگیری منظم و اصلاح سبک زندگی، بسیاری از بیماران زندگی فعال و باکیفیت دارند.
علائم هشدار (اورژانسی یا نیازمند مراجعه سریع)
- اسهال خونی شدید یا تداوم خون در مدفوع
- تب بالا یا لرز همراه با تشدید علائم
- درد شکمی شدید و مداوم یا علائم انسداد (نفخ شدید، عدم دفع گاز/مدفوع)
- کاهش وزن سریع یا بیاشتهایی شدید
- علائم کمآبی شدید (سرگیجه، خشکی شدید دهان، کاهش ادرار)